
Verrugas
Verrugas são lesões causadas pelo Papiloma Vírus Humano (HPV). É uma infecção na camada mais superficial da pele ou em mucosas, que ativa o crescimento anormal das células da epiderme. O aspecto da verruga varia de acordo com o local acometido.
O contágio pode ocorrer por contato direto com pessoas e/ou objetos infectados, por autoinoculação através de pequenos ferimentos que servem de porta de entrada para o vírus, nas relações sexuais e por via materno-fetal no momento do parto. Pacientes imunodeprimidos são os mais vulneráveis ao aparecimento de verrugas causadas pelo HPV.
As verrugas costumam ser assintomáticas. Entretanto, as verrugas plantares costumam doer e sangrar. E as verrugas anogenitais costumam coçar. As verrugas são da cor da pele e ásperas, mas podem ser escuras, planas e macias. Existem vários diferentes tipos de verrugas, veja alguns:
• Verrugas vulgares: tipo mais comum. Em geral, as lesões são arredondadas ou irregulares, endurecidas e ásperas assemelhando-se a uma couve-flor. No início, costumam ser claras, mas podem mudar de cor com o passar do tempo. As verrugas vulgares aparecem em áreas sujeitas a maior atrito, como mãos, dedos, cotovelos, joelhos e ao redor das unhas, as verrugas periungueais.
• Verrugas planas: sua principal característica é a junção de pequenas lesões amareladas ou acastanhadas, de no máximo 5 mm. São mais macias do que as verrugas vulgares e surgem com maior frequência na face e dorso das mãos.
• Verrugas plantares: são lesões na planta dos pés, muitas vezes confundidas com os calos. O peso que o corpo exerce sobre elas faz com que cresçam para dentro da sola do pé, o que provoca dor ao andar. A presença de pequenos pontos escuros no centro das lesões sugeriu o nome popular de “olho de peixe”.
• Verrugas filiformes: são lesões finas e alongadas que se projetam para fora da epiderme. São comumente localizadas na face, pescoço, pálpebras e lábios, e surgem principalmente em pessoas mais velhas.
• Verrugas anogenitais: podem ser precursoras de tumores malignos, como câncer de colo, de útero e de pênis. As lesões se formam nas mucosas das regiões genital, perianal, oral e uretral. São macias, rosadas, com a aparência de uma couve-flor, podem unir-se formando blocos e ocupar áreas extensas. Quando isso acontece, as lesões chegam a obstruir a vulva e o ânus e o quadro recebe a denominação de Condiloma Acuminado Gigante de Buschke e Lowoenstein.
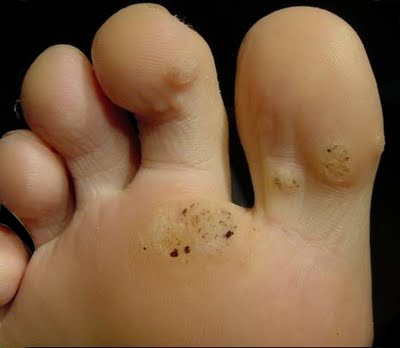 Verruga plantar |
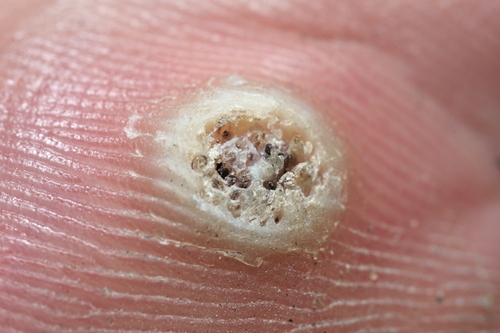 Verruga viral |
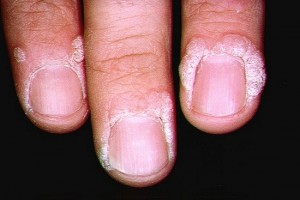 Verrugas periungueais |
As verrugas quando aparecem em crianças geralmente são solitárias e curam-se sem necessidade de medicação. Entretanto, por causa do risco de disseminação do vírus para outras pessoas e surgimento de novas lesões no próprio indivíduo pela autocontaminação, recomenda-se tratar as lesões.
Já nos adultos, elas não costumam desaparecer sem tratamento. As verrugas anogenitais são as mais difíceis de serem removidas, podendo ser necessária uma combinação de técnicas terapêuticas e, muitas vezes, cirurgias para a retirada das lesões. Devido ao risco de provocarem câncer, elas devem ser tratadas com muita atenção.
Não se deve manipular as lesões e nem tentar removê-las utilizando alicates ou outros instrumentos, porque isso pode causar uma infecção no local. Jamais trate verrugas com sprays de nitrogênio líquido vendidos em farmácias, uma vez que eles podem queimar a pele. Procure um dermatologista pois antes de efetuar a remoção é necessário verificar que se trata realmente de uma verruga benigna e não de Melanoma ou outro tipo de câncer de pele. Além disso, cada tipo de verruga exige um tratamento diferenciado.
As vacinas contra o HPV estão indicadas para prevenção da infecção genital, reduzindo o risco de evolução para o câncer genital. É indicada para meninas a partir dos 9 anos e, por ser vacina preventiva, deve ser aplicada preferencialmente antes do início da vida sexual e está disponível nos postos de saúde. A vacina para meninos encontra-se, por enquanto, apenas disponível na rede particular.
________
Referências: SBD, SBCD, Tratado de Dermatologia de Fitzpatrick e Manual de Dermatologia Clínica de Sampaio e Rivitti
Colaboração: Dra. Daniela Velozo – médica dermatologista



